

نحوه ارزیابی نوزاد دچار ابهام جنسی و تصمیم گیری برای تعیین جنسیت
دربیمارستان کودکان حضرت علی اصغر
دکتر صلاح الدین دلشاد فوق تخصص جراحی کودکان و نوزادان
دانشیار دانشگاه علوم پزشکی ایران
مقدمه: ابهام جنسی در نوزادان یکی از بیماری های نگران کننده برای والدین بوده و لازم است در روزهای اولیه زندگی براساس علائم بالینی و آزمایشات و معیارهای علمی، ارزیابی تا پس مشخص نمودن نوع ابهام جنسی، برای انتخاب جنسیت مناسب تصمیم گیری انجام گیرد. در غیر اینصورت، سردرگمی و عواقب روحی و روانی ناشی از تأخیر، مشکلات دیگری به مشکل موجود می افزاید. بدیهی است این تصمیم گیری با همکاری تنگاتنگ فوق تخصص غدد اطفال و فوق تخصص جراحی کودکان امکان پذیر می باشد. برای رسیدن به نتیجه مطلوب، راهنمائی والدین و همکاران آنان ضروری است.
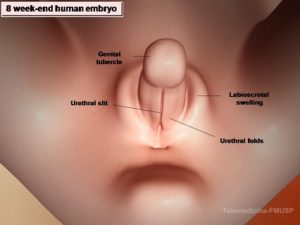 هدف: راهنمائی پزشکان معالج در مشخص نمودن سریع نوع ابهام جنسی و تصمیم گیری به موقع برای انتخاب نوع جنسیت مناسب و تعیین مراحل عمل های جراحی براساس یافته های بالینی و پاراکلینیکی.
هدف: راهنمائی پزشکان معالج در مشخص نمودن سریع نوع ابهام جنسی و تصمیم گیری به موقع برای انتخاب نوع جنسیت مناسب و تعیین مراحل عمل های جراحی براساس یافته های بالینی و پاراکلینیکی.
روش کار و موارد: ارزیابی بیماران توسط متخصصین غدد اطفال و متخصصین ژنتیک، براساس یافته های بالینی، آزمایشگاهی و تصویر برداری (سونوگرافی، MRI و رادیولوژی) و سپس تکمیل آن ها توسط جراح اطفال از طریق معاینه، آندوسکوپی ، سینوسگرافی و بیوپسی نوع ابهام جنسی تعیین و جنسیت مطلوب برای بیمار انتخاب شد. در این مراحل آگاهی دادن به والدین و جلب همکاری آنان در تصمیم گیری بسیار مؤثر بوده است. از تاریخ 1371 لغایت مرداد 1393 208بیمار با تشخیص ابهام جنسی مراجعه نموده است. پس از انجام معاینات و بررسی های پاراکلینیکی و سپس آندوسکوپی و سینوسگرافی و در موارد خاص بیوپسی گونادها براساس تقسیم بندی کلاسیک، تعداد 139 در گروه 46XX DSD ( Female pseudohermaphroditism)، و تعداد 62 در گروه 46 XY DSD( Male pseudohermafroditism )، و تعداد 5 در گروه Mixed gonadal Dysgenesis و تعداد 2 در گروه Ovotesticular DSD (True hermaphroditism) قرار گرفتند برای بیماران گروه 46 XX DSD با انتخاب جنسیت دختر عمل های کلیتوروپلاستی لابیوم پلاستی و واژینوپلاستی انجام گرفت. فقط در یک مورد به علت مرجعه دیررس در سن 17 سالگی و رویش مو در همه جای بدن به دلیل عدم دریافت داروی هیدروکورتیزون ناچار به تغییر جنسیت وی به پسر شده و عمل های ترمیم هیپوس پادیاس و گذاشتن پروتز بیضه و برداشتن رحم و تخمدان ها انجام گرفت. از62 بیمار گروه دوم در29مورد که فنوتایپ دخترانه داشته اند به جنسیت دختر تبدیل و عمل های جراحی ارکیدکتومی دوطرفه و در9مورد ایجاد واژن از روده به همراه تجویز استروژن، درمان تکمیل گردید. در 33 بیمار، عمل های ترمیم هیپوس پادیاس و ارکیوپکسی صورت گرفت و جنسیت پسرانه ابقاء گردید.
در گروه (Mixed gonadal Dysgensis ( با برداشتن هردوگوناد و عمل های کلیتوروپلاستی، لابیوم پلاستی و در 3مورد Intestinal Vaginoplasty انجام وتمامی آنان به جنسیت دختر تبدیل شدند.
در نوع چهارم (Ovotesticular DSD) به تناسب خواسته والدین و مناسب بودن ژینتالیاها در یک مورد با برداشتن بیضه و اصلاح ژینتالیای خارجی به دختر و دیگری با برداشتن رحم و تخمدان و ابقاء بیضه طرف مقابل و ترمیم هیپوس پادیاس به پسر تبدیل گردید. بقیه بیماران یا هنوز به مرحله عمل نرسیده اند و یا با مراجعه به مراکز دیگری درمان خود را ادامه داده اند.
نتایج: از96 بیمار عمل شده در گروه اول (46XX DSD) 31 بیمار دچار تنگی دهانه واژن شدند که با Revision اصلاح گردید.6 بیمار از این گروه ازدواج نموده و زندگی موفقی داشته اند فقط در یک مورد ازدواج، مشکلات رفتاری پیدا شد. 2مورد از این گروه در زمان ازدواج نیاز به Revision دهانه واژن پیدا کردند. از بیماران عمل شده در گروه دوم 46Xy DSD)) 9مورد به جنسیت مؤنث تبدیل گشته وتحت عمل Intestinal Vaginoplasty قرار گرفتند، فقط در یک مورد نیاز به Revision جهت تنگی دهانه واژن پیدا شد. 15 بیمار دیگر قرار است عمل شوند. تعداد 21 بیمار از گروه دوم که با ترمیم هیپوس پادیاس در جنسیت اصلی (یعنی مذکر) ابقاء شدند از این گروه فقط در دو مورد فیستول مشاهده شد که ترمیم گردید. از 5 نفر گروه سوم (Mixed gonadal Dysgensis) سه بیمار تحت عمل Intestinal Vaginoplastyقرار گرفتند و تاکنون مشکل خاصی نداشتند. در بیماران گروه چهارم (Ovotesticular DSD) موردی که به پسر تبدیل گردید از نعوض کافی برخوردار بوده و رفتار کاملاً پسرانه داشته است. بیماری که به دختر تبدیل شده، رفتار کاملاً دخترانه دارد.

بحث:
دشوارترین مرحله در ابهام جنسی، توجیه والدین و جلب همکاری آنان در تصمیم گیری است. این امر باید با ظرافت خاص و ضمن توضیح کامل بیماری از زمان پیدایش در دوران جنینی تا لحظه معاینه و تشخیص و آینده احتمالی و خطر عدم انتخاب جنسیت مناسب و مشکلات شخصیتی ناشی از آن و دشواری های احتمالی در عمل جراحی و پس از آن و نحوه پیگیری درمان و ضرورت های دوران بارداری، باید برای والدین بازگو گردد. تأخیر در تصمیم گیری و یا به تعویق انداختن آن تا دوران بلوغ ، برای کودک و گاه برای خانواده، عوارض جبران ناپذیر دارد. از جمله موارد، کودکی با ابهام جنسی نوع 46XY DSD با فنوتایپ دخترانه و داشتن دو عدد بیضه شکمی (Testicular Feminisation) در شهر اصفهان به علت عدم تشخیص و تصمیم گیری به موقع، به عنوان دختر در مدرسه دخترانه ثبت نام گردید. در ادامه تحصیل و رسیدن به سن بلوغ و غالب شدن هورمون های مردانه و پیدایش تمایلات جنسی مردانه، با هم کلاسی های خود ارتباط جنسی پیدا کرد. رفتارهای غیر صحیح منجر به اخراج ایشان از مدرسه شد و در مدرسه بعدی باز هم تکرار شد. اخراج پی در پی از مدارس دبیرستانی در شهر اصفهان با اخراج دائم و محرومیت از ادامه تحصیل منتهی شد. این بیمار توسط یکی از همکاران معرفی شد. ایشان هنگام مراجعه به مطب با لباس پسرانه حضور پیدا کرد. پس از تکمیل بررسی ها، تشخیص Testicular Feminisation قطعی شد. چون فاقد آلت تناسلی بود، جنسیت مناسب برای ایشان، همان دختر شدن بود اما با برداشتن بیضه ها و ایجاد واژن از روده. این برنامه برای بیمار پیشنهاد شد اما نپذیرفت.
بیمار دیگری از تهران با تشخیص Male pseudohermaphroditism فقط ارکیکتومی دوطرفه شده بود و با استروژن پستان ها رشد کرده بود و با درمان ناقص بلاتکلیف مانده بود. بحران روحی و روانی زندگی را برای ایشان و خانواده شان تلخ کرده بود. با انجام عمل جراحی Intestinal Vaginoplasty در سن 21 سالگی جنسیت زنانه تکمیل گردید. ایشان سه ماه بعد ازدواج نمود. با گذشت حدود 7 سال، در معاینات ادواری از زندگی خود و همسر اظهار رضایت کامل می نماید.
یک نوجوان تهرانی با تشخیص Female pseudohermaphroditism در زمینه CAH به علت سهل انگاری والدین و عدم درمان داروئی با فلودوکورتیزون و انجام عمل جراحی، با همان وضعیت کلیتورومگالی باقی ماند. ایشان در سن 17 سالگی درحالیکه همه جای بدن او رویش مو داشته و به عنوان پسر بزرگ شده به مؤلف مراجعه نمود. این بیمار به حق حاضر نشد به جنسیت دخترانه در آید و با عمل های جراحی ترمیم هیپوس پادیاس و تعبیه پروتز بیضه و هیسترکتومی به همراه اووفرکتومی (Ooferectomy) علیرغم کاریوتیپ 46XX و نداشتن بیضه، به صورت ظاهری پسرانه باقی ماند.
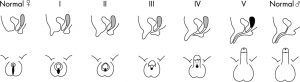 در بیمارستان حضرت علی اصغر بیماران ابهام جنسی پس از ارزیابی در چهار گروه تقسیم بندی می شوند:
در بیمارستان حضرت علی اصغر بیماران ابهام جنسی پس از ارزیابی در چهار گروه تقسیم بندی می شوند:
1. گروه اول46, XX DSD (Female pseudohermaphroditism)
2. گروه دوم 46,XY DSD (Male pseudohermaphroditism)
3. گروه سوم Mixed gonadal Dysgensis MGD))
4. گروه چهارمOvotestis DSD(True hermaphroditism)
1- در هر مافرودیسم کاذب مؤنث که اکثراً ناشی از هیپرپلازی آدرنال (CAH) t ژینتالیای خارجی بصورت اسکروتوم خالی، فالوس( کلیتورومگالی) و دهانه سینوس یوروژنیتالیس ( مجرای مشترک ادرار و واژن) می باشد. در سونوگرافی رحم، تخمدان ها و قسمت فوقانی واژن قابل مشاهده است. کاهش یکی از آنزیم های 21 β Hydroxylase، 17 Hydroxylase Hydroxylase 11 عامل اصلی بیماری بوده که در آزمایشات قابل رؤیت است. در سینوسکوپی، سینوس مشترک یوروژینتالیس و انشعاب مجرای ادرار از آن قابل مشاهده بوده و به تناسب محل اتصال دو مجرای ادرار و واژن به انواع Low، Intermediatو High تقسیم بندی می شوند. از نظر کاریوتیپ این نو ابهام جنسی 46, XX بوده و باید به جنسیت دختر تبدیل شوند. گاه مقاومت والدین مبنی بر پسر نمودن آنان کار را دشوار میکند.
2- هرمافرودیسم کاذب مذکر، طیف وسیعی از نوع Testicular Feminisation که ناشی از کمبود آنزیم reductase و یا فقدان Dihydro testosterone می باشد،درجات مختلفی از هیپوس پادیاس که ناشی از کاهش حساسیت رسپتورهاو کمبود آنزیم های مختلف همچون22 desmolase ، 20، 20X hydroxylase جابجایی منطقه TDF از شاخه کوتاه کروموزوم y به شاخه کروموزوم X، غیرطبیعی بودن رسپتورهای TDF، دیسژنزی بیضه ها، غیرطبیعی بودن سلول های leydig، غیرفعال بودن MIF، کاهش آنزیم 17X lydoxylase، 17,20 desmolase 17B Ketostersoid reductase از عوامل پیدایش این بیماری است. در صورتیکه عامل بیماری از نوع Testicular Feminisation باشد بهتر است ، به جنسیت دخترانه تبدیل و در سن 5-3 سالگی ارکیدکتومی دوطرفه انجام گیرد.پس در سن 7-5 سالگی تحت عمل جراحی Instestinal vagino plasty با استفاده از قسمتی از روده سیگموئید قرار گیرد. در شروع سن بلوغ تجویز هورمون استروژن(Ethynil Estradiol) خوراکی باعث رشد پستان ها می گردد. این دختران بارور(Infertile) نبوده اما زندگی زناشوئی مناسب خواهند داشت. درصورتیکه از نوع کاهش حساسیت رسپتورهای آندروژن باشند بستگی به طول فالوس تصمیم گیری می گردد. داشتن فالوس مناسب کمک می کند تا در جنسیت پسرانه بماند و با عمل های جراحی ارکیو پکسی دوطرفه و اصلاح کورد و ترمیم هیپوس پادیاس شکل مناسب دستگاه تناسلی خارجی تأمین می گردد. نبود طول فالوس مناسب یا فنوتایپ دخترانه بازهم تبدیل به جنسیت دختر، روش مناسب تر می باشد.
3- در نوع Mixed gonadal Dysgensis که ترکیب کروموزومی 46XX/45X یا46Xy/45X دارند وجود یک گوناد Dysgenetic testis در مقابل گونادstrick ovary زمینه ساز پیدایش Malignancy در این گروه بیماران است. این بیماران یک فالوس کوچک و یک سینوس یوروژینتالیس کوتاه دارند. علیرغم نظرات متفاوت در مراکز جراحی intersex در جهان، مؤلف ترجیح می دهد همه بیماران با تشخیص Mixed gonadal Dysgensis به جنسیت مؤنث در آینده و دو گوناد غیر طبیعی برداشته شوند و ژینتالیای خارجی با عمل های کلیتوروپلاستی و لابیوم پلاستی به دخترانه تبدیل و ایجاد واژن با استفاده از قسمتی از سیگوئید امکان زندگی زناشوئی طبیعی را فراهم می نماید. Infertile بودن این دختران مانع ازدواج آنان نمی گرددو همه بیماران از این گروه ابهام جنسی که توسط مؤلف عمل شده اند ازدواج موفق داشته اند.
4- در نوع True hermaphroditism که اغلب آنان ترکیب کروموزومی 46XY/46XX و در برخی موارد 46XX و یا 46 XY دارند، ژینتالیا داخلی و خارجی مزدوج دارند(مذکر و مؤنث). اصولاً در این گروه از ابهام جنسی به والدین حق انتخاب داده می شودو در صورت تبدیل بیمار به هرکدام از جنسیت های مذکر یا مؤنث، اجزاء دستگاه تناسلی مخالف برداشته مشود. برخی از مؤلفین ترجیح می دهند، تصمیم گیری پس از سن بلوغ انجام گیرد تا بیمار به جنسیتی تبدیل گردد که خواسته های جنسی آن غالب باشد. مؤلف این مقاله با این نظر مخالفتی ندارد.. در مواردی که هر دو گوناد OVotestis باشند به علت تمایل به Malignancy بهتر است گونادکتومی دوطرفه انجام و بیمار به دختر تبدیل گردد. در مواردی که یکی از گونادها سالم و دیگری OVotestis باشد بدیهی است پس از برداشتن OVotestis جنسیت بیمار متناسب با گوناد باقیمانده سالم تنظیم می گردد.
نتیجه گیری: لذا تأخیر در تصمیم گیری برای تعیین نوع جنسیت بیمار و شروع درمان در ابهام جنسی همراه با عوارض جبران ناپذیر می باشد. بیماران ابهام جنسی می بایست در نوزادی و یا در ماههای اول زندگی تشخیص نهائی داده و برنامه ریزی درمانی شوند و در همان وقت تعیین نوع جنسیت توسط پزشکان معالج (متخصصص غدد اطفال و جراح اطفال ) با همکاری والدین صورت گیرد.

